Materialien, Befestigungs- und Operationstechniken
Materialien, Anpassung und Einsatz der Endoprothesen wurden im Lauf der Jahre immer weiter perfektioniert. Die Operateure arbeiten heute insgesamt anatomischer als früher und berücksichtigen stärker das möglichst reibungslose Zusammenspiel mit Weichteilen wie Bändern und Muskeln.
Beim Knie wird zum Beispiel inzwischen sehr darauf geachtet, dass, wenn möglich, nur ein Teil und nicht das komplette Gelenk ersetzt wird. Der Vorteil dabei ist, dass das Kreuzband erhalten bleibt und nicht, wie bei einer Total-Endoprothese, geopfert werden muss.
Erfahren Sie hier mehr über die heutigen Möglichkeiten der Hüft- und Knie-Endoprothetik:
Künstliche Gelenke werden heute aus innovativen Materialien hergestellt, die äußerst belastbar, langlebig und verschleißfest sind – insbesondere veredelte Metall-Legierungen (basierend auf Titan, Kobalt oder Chrom) sowie Keramik.
Gleitpaarungen
Für die Gleitpaarung von Gelenkpfanne und -kopf stehen verschiedene Materialkombinationen zur Verfügung, die je nach Patient, Alter, zu erwartender Gelenkbelastung und weiteren Faktoren individuell passend ausgewählt werden. Als ideale Gleitpaarung, auch für sportliche Belastungen, haben sich Keramik für den Kopf und thermoplastische Kunststoffe für den Pfanneneinsatz bewährt. Dabei handelt es sich meist um hochvernetztes Polyethylen, das antioxidierend wirkende Substanzen wie Vitamin E für hohe Materialbeständigkeit und geringen Abrieb enthalten kann.
Antiallergische und antibiotische Materialien
Bei Patienten mit Kontaktallergien kann vor dem Eingriff zur Sicherheit ein Allergietest durchgeführt werden; gegebenenfalls erhalten sie dann Endoprothesen aus antiallergenen Materialien. Dies gilt auch für Befestigungsmaterialien wie Knochenzement. Außerdem kommt fast ausschließlich Knochenzement zum Einsatz, der mit einem Antibiotikum versetzt ist, um Infektionen an der Kontaktstelle zwischen Implantat und Knochen zu vermeiden.
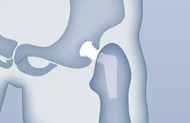
Bei Hüftendoprothesen muss der Prothesenschaft absolut fest im Knochen sitzen, ansonsten drohen Instabilität, eingeschränkte Beweglichkeit, Schmerzen und Infektionsgefahr. Zur dauerhaft stabilen Verankerung gibt es zwei Methoden: die Zementierung und die zementfreie Befestigung.
Zementierte Befestigung
Die klassische Methode der Zementierung wird heute vor allem bei älteren Patienten mit geringer Knochendichte und -stabilität oder nach einem Oberschenkelhalsbruch angewendet. Der Knochenzement härtet sehr schnell aus und schafft so eine feste Verbindung zwischen Prothesenschaft und Oberschenkelknochen innerhalb von nur wenigen Minuten. Unmittelbar nach der Operation ist die Endoprothese voll belastbar.
Zementfreie Befestigung
In der Mehrzahl der Fälle wird heutzutage auf die zementfreie Befestigung gesetzt. Dafür gibt es mehrere Gründe: Zement kann über die Jahre hinweg und unter hoher Belastung altern und ermüden, kleine Teile können sich lösen. Weil bei jüngeren, aktiven Menschen aber eine deutlich höhere und langfristigere Belastung zu erwarten ist als bei alten, ist für sie eine Zementierung meist nicht sinnvoll. Falls irgendwann einmal in späteren Jahren die Endoprothese gegen eine neue ausgetauscht werden muss, ist der Zement (eigentlich sind es spezielle Kunststoff-Komponenten) außerdem schwer zu entfernen. Und schließlich ist die Knochenbeschaffenheit bei jüngeren Menschen meist deutlich stabiler, sodass die Endoprothese gut in den Knochen einwächst. Um den Prozess des Einwachsens zu fördern, werden Prothesenschäfte mit einem besonders aufgerauten Oberflächen-Relief verwendet, die in den Knochen eingepresst werden. Die so entstehende Knochen-Prothesen-Verbindung ist komplett zementfrei. Zementfreie Verankerungen sind anspruchsvoller und erfordern eine fortgeschrittene Operationstechnik, denn der Markraum des Knochens muss genau an die Prothese angepasst werden.
Heutzutage stehen Orthopäden eine große Bandbreite an künstlichen Hüft- und Kniegelenken aus verschiedenen Materialien und in allen Größen zur Verfügung, unter denen sie das individuell passende für ihre Patienten auswählen können. Die Modelle reichen von kompletten künstlichen Oberschenkelknochen mit Hüftgelenk am oberen und Kniegelenk am unteren Ende, mit denen etwa Patienten mit Knochentumoren versorgt werden können, über klassische Langschaft-Prothesen und mittellange bis hin zu Kurzschaft-Prothesen, die nur einige Zentimeter tief im Oberschenkelknochen sitzen.
Kurzschaft-Prothesen
Solche knochensparenden Kurzschaft-Prothesen sind vor allem für jüngere Patienten, die den Anspruch haben, auch weiterhin sportlichen Aktivitäten nachzugehen, eine sehr geeignete Lösung. Ihr Vorteil ist, dass eventuell noch genügend Knochensubstanz am Oberschenkel bleibt, um Jahre später bei einem vielleicht notwendigen Schaftwechsel den neuen Schaft ebenfalls zementfrei sicher verankern zu können. Außerdem leitet eine Kurzschaft-Prothese den Kraftfluss in möglichst natürlicher Weise in den Knochen ein und beugt so einem Abbau von Knochensubstanz vor.
Modulare und individualisierte Lösungen
Auch modulare Lösungen, bei denen später nur einzelne Teile statt der gesamten Prothese ausgetauscht werden müssen, sind gebräuchlich, da sie sehr individuelle Anpassungen zulassen. Am individuellsten aber sind Implantate aus dem 3-D-Drucker, die mithilfe einer Computer- und Magnetresonanz-Tomographie von einer Computer-Software exakt nach der Anatomie des Patienten angefertigt werden. Insbesondere für Knie-Operationen können auf diese Weise auch patientenindividuelle Säge-Schablonen angefertigt werden, nach denen der Knochen dann präpariert wird.
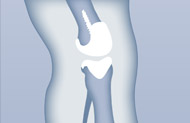
Knie: Schlittenprothesen
Für Knie-Implantate stehen Teil-Prothesen (Schlitten-Prothesen) und vollständige Gelenk-Endoprothesen zur Verfügung. Moderne Knie-Prothesen zeichnen sich durch einen minimalen Abrieb der Verschleißteile aus, indem die Form und Funktion des Kniegelenks bestmöglich imitiert werden. Durch rotierende und gleitende Teile in der Knie-Prothese wird der natürliche Bewegungsablauf imitiert und sichergestellt, dass der Druck auf die einzelnen Teile der Prothese möglichst niedrig gehalten wird, um einen vorzeitigen Verschleiß zu verhindern.
Minimal-invasive Operationen
Nahezu alle Erstprothesen können heute minimal-invasiv, das heißt unter Schonung der Sehnen, der Bänder und der Muskulatur, eingesetzt werden. Der Operateur präpariert in vorhandenen Muskellücken und schiebt die Muskulatur lediglich auseinander. Muskeln, Sehnen und Bänder müssen folglich nicht mehr durchtrennt und nach dem Einsetzen des Gelenks wieder vernäht werden mit dem Risiko, dass sie nicht richtig zusammenwachsen und dauerhafte Bewegungseinschränkungen zurückbleiben. Das minimal-invasive Verfahren ermöglicht zudem eine schnellere Rehabilitation. Die Patienten können unter voller Belastung mobilisiert werden und nach der stationären Behandlung die weitere Rehabilitation meist ambulant durchführen. Aber nicht immer ist eine minimal-invasive Operation das Maß aller Dinge, sondern es kommt auf den Einzelfall an, der vorab genau zu prüfen ist.
Zugangswege zum Hüftgelenk
Bei Hüftgelenk-Operationen gibt es heute mehrere Möglichkeiten, einen operativen Zugang zu schaffen, über den der Oberschenkelknochen und der Hüftknochen präpariert werden und das künstliche Hüftgelenk eingesetzt wird: den hinteren (posterioren), seitlichen (lateralen), seitlich-vorderen (antero-lateralen) und direkt-vorderen Zugang (Direct Anterior Approach/DAA). Alle Optionen werden bezüglich ihrer Vor- und Nachteile unterschiedlich diskutiert, sodass auch hier immer der individuelle Fall und die Expertise des Operateurs den Ausschlag für eine gemeinsame Entscheidung geben sollte.
Navigations- und Roboter-Systeme
Häufig leiten heute auch Navigations- und neue robotische Systeme die Chirurgen durch die Operation und unterstützen jeden Handgriff. Im Unterschied zu früheren Operationsrobotern, die fast autonom operierten, manövriert hier der Arzt die Maschine und nicht die Maschine den Arzt. Sie überlässt ihm das Vorgehen beim Eingriff, zeigt ihm aber zum Beispiel die exakte Ausrichtung des Implantats an und gleicht kleinste Ungenauigkeiten aus. Andere Systeme kontrollieren, dass für jede Art von Operation – unabhängig vom Chirurgen und seinem Team – genau definierte Abläufe eingehalten werden und dass kein Schritt versehentlich ausgelassen oder verändert wird, ähnlich wie ein Fly Check im Flugzeug. Gleichwohl stellt sich zunehmend heraus, dass die Technik die Entwicklung der endoprothetischen Versorgung nicht dominieren sollte. Es kommt bei der Auswahl der Materialien ebenso wie des Operationsverfahrens immer auf die individuelle Patientensituation und auf die Erfahrung des Operateurs an. Jeder Fall ist anders gelagert und muss individuell gemeinsam entschieden werden.
Inzwischen gibt es immer mehr Patienten, deren erste Hüft- oder Knie-Operation bereits 15 oder 20 Jahre zurückliegt. Die Prothesen haben sich manchmal über die Jahre gelockert, sind infiziert oder verschlissen, sodass sie herausgenommen und ersetzt werden müssen. Solche Revisions-Operationen, deren Zahl stark zunimmt, erfordern deutlich mehr Erfahrung als der Ersteinsatz einer Hüft- oder Kniegelenksprothese. Inzwischen können Implantate sogar mehrmals durch moderne Wechselprothesen ersetzt werden. Kurzschaft-Prothesen erlauben zum Beispiel einen Austausch durch eine mittellange Standard- und später sogar noch einmal durch eine Langschaft-Prothese.
Knochenbanken und Knochentransplantationen
Bei Wechsel-Operationen ist es oft auch möglich, verloren gegangenes Knochengewebe mit Hilfe von Knochenbanken zu ersetzen. In einer Knochenbank wird entnommenes Knochenmaterial aufbereitet und eingelagert und steht dann für Knochengewebs-Transplantationen zur Verfügung, etwa wenn bei anderen Patienten im Verlauf einer Wechsel-Operation Knochengewebe aufgefüllt werden muss.